てんかんに伴う大脳の異常な電気活動によって発達の退行などを伴う疾患である「てんかん性脳症」のうち、乳児期の代表的な疾患であるウエスト症候群について以前解説しましたが、今回は小児期を代表するレノックス・ガストー症候群について解説します。
概要
小児期に発症する代表的なてんかん性脳症です。発症前から発達の遅れなどがあることが多く、複数の発作を生じ、特徴的な脳波所見を示します。治療は難治に経過することが多く、思春期以降も発作は続き、程度の差はありますが知的な障害も伴います。
好発年齢
多くは3~5歳頃、遅くとも8歳までに発症しますが、ウエスト症候群などの他のてんかんとしてすでに治療されている方がほとんどです。
原因
発達の遅れや他のてんかんなど、何かしらの脳の障害を疑う症状が見られることが多く、それらはレノックス・ガストー症候群発症の原因となっている基礎疾患と考えられます。
原因となる基礎疾患はさまざまで、皮質異形成などの脳の構造異常、結節性硬化症や神経線維腫症などの腫瘤性病変(いぼのようなもの)、ダウン症候群などの染色体異常症のほか、周産期脳障害、脳炎・脳症、頭部外傷などの後遺症も多くみられます。
発作・症状
主な発作は全身にギューッと力の入る強直発作で、起きている時も寝ている時も起こります。その他、非定型欠神発作(小児欠神てんかんなどで見られる定型欠神発作とちがって開始と終了がはっきりとせず、完全に意識消失をしないこともある)、ミオクロニー発作、脱力発作(突然力が抜けてストンと脱力する)などが見られることもあります(もしかしててんかんかも? – てんかんの発作を疑う症状参照)。
強直発作は重積といって長時間持続することもあり、その場合は救急受診や入院を要することもあります。
また、脱力発作は転倒や頭部打撲など怪我をすることがあるため注意が必要です。
非けいれん性てんかん重積状態といって、けいれんではない発作を重積している状態となることもあります。ぼーっとしているなど分かりにくい症状が続く場合は長時間ビデオ脳波などにより発作かどうかを調べることができます。
診断
発症年齢、2種類以上の発作(とくに全般起始発作)があること、知的な発達の遅れがあることと特徴的な脳波所見より診断します(診断基準)。
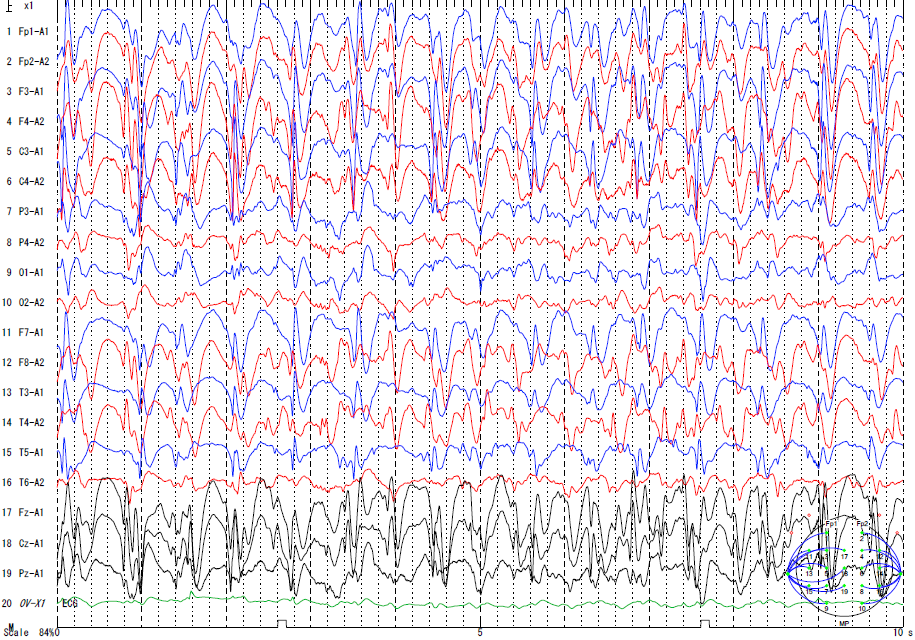
脳波検査では2Hz前後の遅い棘徐波(図1)と、睡眠中に見られる10~20Hzの全般性速波律動(速律動)が特徴的にみられ、診断には必須の所見となります。
レノックス・ガストー症候群と診断され、これまでに原因となるような基礎疾患を診断されたことがない場合は、基礎疾患を検索しなければなりません。
ウエスト症候群からの移行も多いのですが、ウエスト症候群にも基礎疾患のある方が多いため、前述の原因となる疾患をさがすために周産期の情報、これまでの発達の経過、皮膚症状の有無、頭部MRIや代謝異常検査、染色体検査などを進めていきます。
治療
レノックス・ガストー症候群では複数の発作が起こるため、発作に優先順位をつけて治療のターゲットを絞り、その発作のタイプに応じた抗てんかん薬を使用していきます。
しかし、そもそもが治療抵抗性の難治てんかんであり、基本的には単剤で抑えきることは難しく多剤併用療法となります。
治療のターゲットとする発作は、呼吸を止めたり重積したりする危険な発作を最優先に、次に怪我をしたり学校に行けなくなったりして生活に支障の生じている発作を狙って治療を進めていきます。そのため短時間の小さな発作で生活に支障の無いものは容認することもあります。
レノックス・ガストー症候群における多剤併用療法はそれぞれの発作に対して有効とされる薬剤を選択し、それを十分量使用し、複数の抗てんかん薬の相互作用や作用機序、副作用を考慮しなければならず、非常に専門的な知識と経験を必要とします。
2013年にレノックス・ガストー症候群の強直発作と脱力発作に対してのみ適応のあるルフィナミドが使用可能となり、それにより以前よりも発作のコントロールは良くなりました。ルフィナミドはレノックス・ガストー症候群にしか適応がないため使用経験が得られづらく、食欲減退や悪心・嘔吐、便秘などの腹部症状の副作用にも注意しながら使用しなければならない薬剤であるため、ルフィナミドの使用経験が豊富な専門医による処方が望ましいでしょう。
レノックス・ガストー症候群にしばしば使用される薬剤としてバルプロ酸ナトリウム、ベンゾジアゼピン系薬、ラモトリギン、トピラマート、ルフィナミドなどがありますが、それでも難治に経過することの多い疾患ですので、抗てんかん薬のみで発作のコントロールが難しい場合はケトン食療法やてんかん外科手術を検討する場合もあります(てんかんの治療 ~お薬以外の治療~参照)。
てんかん外科治療では、難治に経過する強直発作や脱力発作に対しては脳梁離断術が有効で症状が軽減することがあり、発作が多い場合は迷走神経刺激により減少できる場合があります。
一方で、昼夜逆転の生活や抗てんかん薬の多剤併用療法により日中の眠気が強すぎてしまうことで発作が起こりやすくなることがあります。昼夜のリズムをきちんとつけるために夜は睡眠薬を併用して十分な睡眠を取り、日中は抗てんかん薬の減量により覚醒度を上げることで発作のコントロールが改善する場合もあります。
2020年からメラトニン受容体作動薬やオレキシン受容体拮抗薬に加えてメラトニンの処方が可能となり、睡眠治療により安全に良質な睡眠を得られるようになりました。睡眠薬による翌日への眠気の持ち越しが少なくなり、しっかりと昼夜のリズムをつけることができるようになっています。
発作の消失は目指したいところではあるのですが、完全消失が難しい場合は多剤併用療法の副作用とのバランスを見て、患者様の安全と生活の質のバランスを考慮したコントロール状態を目指すことが重要です。発作は見られなくなったが一日中寝ている、という状態は患者様の人生を考えたときに目指すべきゴールではないからです。
予後
発作を完全に抑えることができる方は10~20%と少なく、90~98%の方に知的な障害が見られます。まれに基礎疾患がはっきりせず、一過性にレノックス・ガストー症候群の診断となる方がいらっしゃいますが、その場合の発作や知的な予後は比較的良好と言われています。
発作の完全な消失は難しいのですが、経過とともに思春期ころから発作症状と脳波所見は変化し、発作頻度も減少していきます。てんかんは残存してもレノックス・ガストー症候群の特徴が消える方もいらっしゃいます。ただし、発作は減少しても知的な障害や運動および行動の障害などは残存します。
死亡率は3~7%というデータもあり、強直発作の重積や基礎疾患や合併症によるもの、事故などが原因ではないかと考えられています。
レノックス・ガストー症候群は基本的に生涯にわたっててんかんや合併症の治療のために医療機関への通院が必要な疾患ですが、小児慢性特定疾病および指定難病対象疾病となっておりますので医療費の助成を受けることができます。
約1割程度の患者様が就労しているというデータもありますが、てんかん発作が残存していたり知的な障害を抱えていたりする状態での就労となりますので、福祉面、医療面からも患者様の生活に寄り添った継続的な支援が必要です。
診断や治療、長期的なフォローには高度に専門的な知識が必要であり、小児神経専門医やてんかん専門医によるフォローが望ましい疾患です。
また、医療的ケアのある方は通院も困難なことが多く、小児の在宅医療に慣れた施設による訪問診療も検討されると良いでしょう。
参考文献
- 小児慢性特定疾病. https://www.shouman.jp/disease/details/11_22_059/ [閲覧日:2020.11.29]
- 難病情報センター. https://www.mhlw.go.jp/file/06-Seisakujouhou-10900000-Kenkoukyoku/0000101245.pdf [閲覧日:2020.11.29]
- ILAE. EpilepsyDiagnosis.org. https://www.epilepsydiagnosis.org/ [閲覧日:2020.11.29]
- Roger J, Bureau M, Dravet Ch, Genton P, Tassinari CA, Wolf P, 著, 井上 有史, 監訳. てんかん症候群 第4版. 中山書店, 2007.
- 日本てんかん学会, 編集. てんかん専門医ガイドブック. 診断と治療社, 2014.
- 日本小児神経学会, 編集. 小児神経専門医テキスト. 診断と治療社, 2017.
- 藤原建樹, 監修. 高橋幸利, 編集. 小児てんかん診療マニュアル 改訂第2版 増補版. 診断と治療社, 2012.